
¿Sabías que existe no uno, sino varios tipos de cáncer de piel? El cáncer de piel, a diferencia de muchas patologías oncológicas cuya incidencia está disminuyendo gracias a las campañas de prevención y detección, se ha disparado desde los años 80.
Un diagnóstico precoz favorece un mejor pronóstico, por lo que es fundamental conocer los factores de riesgo y protegernos frente a ellos.
¿Qué es el cáncer de piel?
Hablamos de cáncer cuando se produce una proliferación anárquica de células presentes de forma natural en el organismo. Esta enfermedad se vuelve problemática cuando estas células anormales interfieren con el funcionamiento de los órganos, especialmente los órganos vitales.
Hablamos de cáncer de piel cuando precisamente la piel es el sitio inicial de desarrollo de la enfermedad.
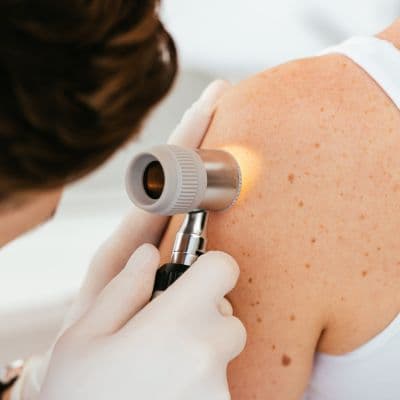
Existen principalmente dos tipos principales de cáncer de piel:
Carcinomas, que se desarrollan a partir de queratinocitos (células que se encuentran en lo profundo de la epidermis).
Melanomas, que se desarrollan a partir de melanocitos (células pigmentarias de la epidermis), generalmente es más grave que un carcinoma.
Entre todos los tipos de cáncer de piel, los carcinomas representan el 90% de los casos diagnosticados, y los melanomas el 10% restante.
El melanoma aparece con mayor frecuencia entre las personas de 50 y 60 años. Llega más fácilmente a las zonas de la piel expuestas al sol, y forma metástasis en aproximadamente el 20% de los casos, pero puede afectar a todas las zonas de la epidermis. Además, dado que los ojos también tienen células de melanocitos, también existen melanomas oculares.
El carcinoma es mucho más común y frecuente que el melanoma, pero también mucho menos peligroso. Hay dos tipos:
Carcinoma de células basales: casi nunca progresa a una etapa metastásica. Es un cáncer de crecimiento lento y poco agresivo. Su crecimiento puede ser local, pero aumenta gradualmente de tamaño, como suele ocurrir con los tumores malignos. Hay que cuidarlo para no provocar trastornos funcionales, dolor o sangrado. Se ve con mayor frecuencia en la cabeza y el cuello. Toma la forma de un nódulo (bola) firme y rosado que aparece en la piel sana o, más raramente, de una masa hueca en su centro (úlcera). Su incidencia es mayor en personas mayores que en el caso del melanoma, con una edad media de diagnóstico de 66 años, tanto en hombres como en mujeres.
Carcinoma de células escamosas: se desarrolla a partir de queratinocitos menos profundos. Al igual que el melanoma, aparece preferentemente en zonas de la piel expuestas al sol. También puede crecer en cualquier lugar, incluso en las membranas mucosas. Comúnmente ocurre como resultado de una lesión preexistente, como una quemadura o úlceras crónicas. Metastatiza más fácilmente que el carcinoma de células basales y, por lo tanto, requiere un tratamiento temprano. Es un cáncer de piel que se presenta con mayor frecuencia en una población de edad avanzada, con una edad promedio de 77 años en mujeres y 74 años en hombres en el momento del diagnóstico.
¿Cuáles son los síntomas del cáncer de piel?
Una pequeña herida que no cicatriza, un nódulo rosado, una costra, una mancha brillante, una mancha marrón o rosada, un lunar que parece estar cambiando o una sensación de ardor y/o picazón, incluso sin lesión visible, son todos síntomas que deberían preocuparte.
Lo que hay que recordar: el cáncer es, ante todo, una anomalía progresiva, que puede adoptar aspectos muy variados de una persona a otra. La acción a realizar es, por tanto, inspeccionarse observando y palpando la piel para conocer su aspecto y textura habituales, incluidas todas sus particularidades (lunares, cicatrices, etc.). Por tanto, lo más importante es conocer bien tu piel, porque así será más fácil detectar la aparición de una anomalía o la evolución de una particularidad.
Si se nota alguna anomalía o cambio en la apariencia, entonces es importante consultar a un dermatólogo, quien podrá detectar o descartar una posible patología cancerosa. Especialmente a partir de los 50 años se recomienda una consulta anual con el dermatólogo para controlar y detectar lo antes posible cualquier anomalía en la piel.
En un 20-30% de los casos, los melanomas surgen de un lunar que cambia de tamaño o de color, o que sangra. En el 70-80% de los casos, los melanomas aparecen en forma de manchas que se asemejan a un lunar, de apariencia reciente y de color negruzco. Los melanomas generalmente no pican, sangran ni duelen.
Los melanomas pueden ocurrir en todo el cuerpo, pero son más comunes en la espalda (en hombres) y la parte inferior de las piernas (en mujeres). También pueden aparecer en las mucosas de la boca, la nariz o los genitales. En las uñas, generalmente aparecen en forma de una banda negra que recorre la longitud de la uña y se ensancha con los meses.

Aplica el método ABCDE
El método ABCDE es una forma mnemotécnica sencilla de recordar qué buscar en los lunares u otras manchas:
Asimetría: conviene vigilar especialmente los lunares o manchas que no sean redondos ni ovalados o que no sean homogéneos en cuanto a color o relieve.
Bordes irregulares: Los bordes irregulares son una señal de que hay un lunar al que hay que prestar atención.
Color no homogéneo: cuidado con los lunares y las manchas que mezclan varios colores, como marrón, rojo, blanco, azul o azul negruzco.
Diámetro: los lunares mayores de 6 mm de diámetro deben ser analizados cuidadosamente.
Evolución: cualquier cambio rápido en el tamaño, forma, color o grosor de un lunar o mancha merece una consulta con un dermatólogo.
Si tienes muchos lunares, identifica aquellos que cumplan con uno o más de los criterios ABCDE y pide una cita con tu médico.
¿Cuál es el papel del sol en el cáncer de piel?
Hay diferentes factores que pueden aumentar el riesgo de cáncer de piel, pero el principal, y en el que inmediatamente pensamos es el sol. De hecho, la exposición a los rayos del sol es particularmente importante en el número de casos de cáncer de piel. Se estima que alrededor de dos tercios de los cánceres de piel son atribuibles a los rayos UV, ya sean naturales (sol) o artificiales (cabinas de bronceado).
Las quemaduras solares intensas durante la infancia, incluso esporádicas, se consideran factores contribuyentes importantes. Asimismo, la exposición regular y prolongada al sol, sin que necesariamente provoque quemaduras solares, también es un factor de riesgo.
Se deben tener en cuenta otros factores individuales. El tipo de piel y cabello entran en juego, y se considera que las personas de cabello oscuro y piel clara corren mayor riesgo. La presencia de numerosos lunares o afecciones cutáneas crónicas también es un factor de riesgo.
Por último, el historial médico y familiar de cada persona también puede afectar a la probabilidad de desarrollar algún día cáncer de piel.
¿Qué tratamiento existe para el melanoma?
Debes saber que el tratamiento del cáncer de piel puede variar dependiendo del tipo de cáncer diagnosticado, su etapa de desarrollo, su agresividad y el perfil del paciente. Por ello, el desarrollo de un protocolo de tratamiento siempre se realiza, caso por caso, por un equipo médico multidisciplinar.
Generalmente, el tratamiento para la mayoría de los casos es la resección quirúrgica. Implica extirpar la lesión cancerosa localizada, así como un margen de tejido sano alrededor de ella para reducir el riesgo de recaída, previa biopsia para evaluar si la lesión cutánea es cancerosa o no.
Dependiendo de la agresividad del cáncer y su extensión, tratamientos adicionales pueden complementar la cirugía para reducir el riesgo de recurrencia. La quimioterapia y la radioterapia son, en general, los tratamientos adyuvantes más utilizados. La inmunoterapia y las terapias dirigidas también aportan nuevas esperanzas en el tratamiento de los cánceres de piel avanzados y metastásicos.
¿Cómo prevenir la aparición de cáncer de piel?
La prevención del cáncer de piel se basa en tres medidas:
Usa protección solar para evitar los efectos nocivos del sol sobre nuestra piel.
No recurras salones de bronceado artificial con cabinas de rayos UV.
Pide cita con tu dermatólogo con regularidad.
Ten en cuenta que el bronceado no protege la piel de los efectos nocivos del sol. Por lo tanto, las personas bronceadas deben seguir aplicándose protección solar y no exponerse excesivamente.

Por último, conocer tu fototipo te permite elegir mejor tu protección solar. Existen 6 fototipos:
Fototipo I: Piel lechosa (pelirroja), siempre se quema, nunca se broncea y tiene muchas pecas. Sin protección, las quemaduras solares aparecen tras apenas 10 minutos de exposición. Debe utilizar una protección muy alta correspondiente a SPF50+.
Fototipo II: Piel clara, siempre quema, a veces adquiere un ligero bronceado, pero todavía tiene muchas pecas. Reactivo a los rayos UV, se recomienda encarecidamente una protección SPF50+ o SPF50 muy alta.
Fototipo III: Piel clara a media, a veces se quema, siempre bronceada (bronceado medio), con algunas pecas, requiere protección alta que oscila entre SPF50 y 30 .
Fototipo IV: Piel morena, nunca se quema y siempre se broncea (bronceado oscuro). Al no tener pecas, puede usar SPF50 al 30 .
Fototipo V: Piel oscura, nunca se quema y siempre se broncea (bronceado muy oscuro). Sin pecas, se aplica un SPF entre 30 y 20 .
Fototipo VI: Piel negra, nunca se quema, no tiene pecas, pero sin embargo requiere el uso de un SPF entre 20 y 10 .
Por otra parte, la piel amelánica (albina) se caracteriza por una cantidad muy baja o ausencia total de melanina. Extremadamente sensibles a la radiación solar, es imprescindible aplicar protección solar de muy amplio espectro para evitar quemaduras, y se recomienda encarecidamente no exponerse al sol.
En cualquier caso, sea cual sea tu fototipo, debes tener en cuenta que la piel siempre es atacada por los rayos del sol. Sin protección, cualquier fototipo puede desarrollar cáncer de piel. Por esta razón, para reducir el riesgo de cáncer de piel, es necesario proteger a la piel del rostro y del cuerpo desde el nacimiento, evitando exponer a bebés y niños.
Más que un simple cosmético, la fotoprotección es un hábito de salud, al igual que usar gafas, sombreros y acostumbrarnos a sentarnos a la sombra para reducir considerablemente el riesgo de carcinoma y melanoma.
*Artículo traducido por Celia Núñez, redactado originalmente en francés por Sandrine Nail-Billaud.






